Kasuistika II. - defekt ischemické etiologie
Syndrom diabetické nohy převážně ischemické etiologie u polymorbidního pacienta s DM 2. typu. Typický vývoj ischemických defektů – „boj s větrnými mlýny“ – nehojící se defekt, angioplastika, infekce, nutnost amputace, zdlouhavé, ale úspěšné hojení po transmetatarsální amputaci, následně vzniká defekt na druhé noze a celá anabáze se opakuje. V péči diabetologického centra od 15.1.2003 dosud.
Základní údaje o nemocném: muž J.K., 68 let, BMI 28 kg/m2Osobní anamnéza: Diabetes mellitus 2. typu 23 let, t.č. ve stadiu pozdních komplikací, preproliferativní diabetická retinopatie, diabetická makulopatie, diabetická polyneuropatie DK, syndrom diabetické nohy převážně ischemické etiologie. HbA1c 7,2 -7,9% v r. 2003, 5,9-6,9% v r. 2004). Ischemická choroba dolních končetin, ischemická choroba srdeční, st. po 4-násobném CABG (bypassu) 4/2002, recidivující fibriloflutter síní, arteriální hypertenze, st. po nefrektomii a odstranění nadledvinky vlevo pro tumor 10/2002, chronická renální insuficience (clearance kreatininu 0,53 ml/s), sarkoidóza II.-III. st. (od března 2004).
Užívané léky: Actrapid 12j.-12j.-12j., Insulatard 10j. večer, Furon 1tbl, Accupro 5 mg 1tbl, Digoxin 0,125 mg 1 tbl, Warfarin 5 mg 1 tbl ( úprava dle INR).
Alergie: nebyly zjištěny
Návštěva v podiatrické ambulanci - 15.1.2003
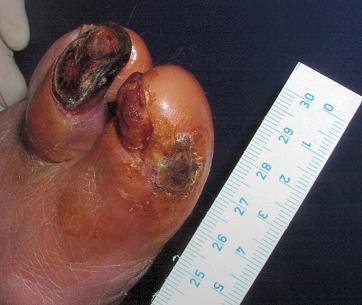 Pacient se dostavil pro 2 měsíce trvající drobné defekty na palci a 2. prstu LDK.
Pacient se dostavil pro 2 měsíce trvající drobné defekty na palci a 2. prstu LDK.Subj: občasné mírné bolesti palce, bez potřeby analgetické léčby.
Obj: Defekty suché, klidné, bez známek zánětu (obr.1), trofické změny kůže, redukce ochlupení, pulsace v periferii nehmatné, třísla bez šelestů.
Vyšetření DK: monofilamenta 8/8 (v normě), biothesiometr oboustr. nad 50 V (těžká porucha vibračního čití), kotníkový tlak dopplerem nezměřen (nelze detekovat pulzace), TcPO2 na nártu 5-41-59 torrů (těžká hypoxie pouze částečně reagující na hyperbaroxii)– (odkaz na vyš. v diab. amb.). Rtg levé nohy bez známek osteomyelitidy.
Doporučeno: léčba v hyperbarické komoře, lokálně 1x denně ředěný Betadine, v případě progrese nálezu po přípravě provést angiografické vyšetření (DSA).
Pacient absolvoval 60 expozic v hyperbarické komoře (expozice 2x denně), po kterých nedošlo ke zlepšení nálezu.
Hospitalizace na naší klinice 4/2003
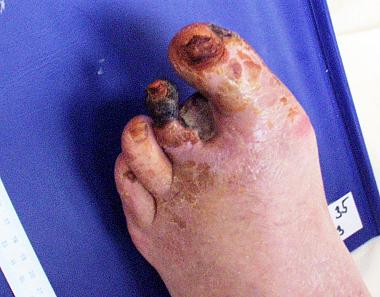 30.3.2003 nález na LDK progredoval, vznikla flegmóna 2. prstu, byla indikována transmetatarzální (TMT) amputace 2. prstu, angiografické vyšetření a angioplastika (PTA) a. tibialis anterior vlevo (ale přetrvávají uzávěry dalších 2 bércových tepen, které nelze řešit). Rána po amputaci se nehojila, nově vznikla suchá gangréna i na 3. prstu LDK (obr.2). Po zátěži rtg kontrastní látkou došlo k přechodnému zhoršení renálních testů a hyperkalémii.
30.3.2003 nález na LDK progredoval, vznikla flegmóna 2. prstu, byla indikována transmetatarzální (TMT) amputace 2. prstu, angiografické vyšetření a angioplastika (PTA) a. tibialis anterior vlevo (ale přetrvávají uzávěry dalších 2 bércových tepen, které nelze řešit). Rána po amputaci se nehojila, nově vznikla suchá gangréna i na 3. prstu LDK (obr.2). Po zátěži rtg kontrastní látkou došlo k přechodnému zhoršení renálních testů a hyperkalémii.Hospitalizace na naší klinice 5/2003
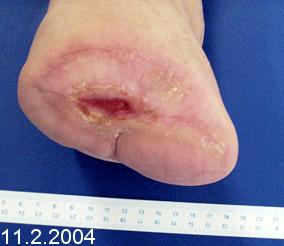 10.5.2003 z důvodu infekce a progrese lokálního nálezu byla indikována TMT amputace levé nohy. Rána klidná, s granulující spodinou, epitelizace pomalá, ale úspěšná (obr.3), v březnu 2004 docíleno zhojení defektu.
10.5.2003 z důvodu infekce a progrese lokálního nálezu byla indikována TMT amputace levé nohy. Rána klidná, s granulující spodinou, epitelizace pomalá, ale úspěšná (obr.3), v březnu 2004 docíleno zhojení defektu. Kontrola v podiatrické ambulanci - 27.8.2004
27.8.2004 se pacient dostavil pro drobný defekt na 2. prstu PDK (původně oděrka kůže), 15.9.2004 – 4.10.2004 byl hospitalizovaný pro flegmónu nártu PDK s vysokými systémovými zánětlivými parametry (CRP 235, leukocyty 15,4), přechodně progrese renálních testů. Při komplexní léčbě (Meronem, Dalacin i.v.) došlo ke stabilizaci lokálního nálezu.Hospitalizace na naší klinice 11/2004
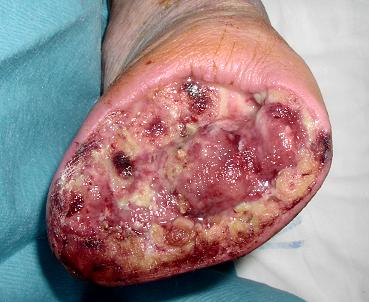 8.11.2004 byl opět přijat pro kritickou ischémii PDK s výraznými klidovými bolestmi. Po angiografickém vyšetření byla provedena PTA téměř celé PDK (AFS, AP, TTF, AF, ATA) s následnou TMT amputací 2. prstu PDK, 25.1.2004 rozšířenou na kompletní TMT amputaci levé nohy (obr.4). Ústup bolesti. Rána klidná, granuluje (1/05).
8.11.2004 byl opět přijat pro kritickou ischémii PDK s výraznými klidovými bolestmi. Po angiografickém vyšetření byla provedena PTA téměř celé PDK (AFS, AP, TTF, AF, ATA) s následnou TMT amputací 2. prstu PDK, 25.1.2004 rozšířenou na kompletní TMT amputaci levé nohy (obr.4). Ústup bolesti. Rána klidná, granuluje (1/05).Diskuse k průběhu onemocnění.
Kasuistika ukazuje na nepříznivý osud syndromu diabetické nohy ischemické etiologie. Přítomnost infekční komplikace je nejčastější příčinou indikace amputace. Vzhledem k možnosti revaskularizačního výkonu (angioplastika) se u pacienta jednalo o malé amputace, a i když léčba LDK trvala déle než rok, byla úspěšná. V souladu s literárními údaji došlo i u našeho pacienta s odstupem času ke postižení druhé končetiny (příčinou defektu původně nepatrná oděrka kůže). Osud této končetiny je zatím nejasný. Nyní může být hojení nepříznivě ovlivněno současnou terapii kortikoidy (z důvodu sarkoidózy).Přes všechny komplikace u tohoto polymorbidního pacienta je nutné konstatovat, že pacient svou vůli aktivně bojuje s nemoci. Po dobu léčení úspěšně absolvoval rekondici pro diabetiky ve stadiu pozdních komplikací i výlet do Francie.
 Obecný přehled
Obecný přehled Terapie
Terapie  Kasuistiky
Kasuistiky